Leki na cukrzycę, które pomagają schudnąć poznaj mechanizmy i opcje
- Analogi GLP-1 (np. Semaglutyd, Liraglutyd) to najskuteczniejsze leki na cukrzycę z efektem odchudzającym, działające przez zmniejszenie apetytu i spowolnienie opróżniania żołądka.
- Flozyny (np. Dapagliflozyna, Empagliflozyna) powodują utratę wagi poprzez wydalanie glukozy z moczem, oferując dodatkowo ochronę serca i nerek.
- Metformina, lek pierwszego rzutu, wykazuje skromny, ale zauważalny efekt stabilizacji lub niewielkiej redukcji masy ciała.
- Wszystkie te leki są dostępne wyłącznie na receptę i wymagają ścisłej kontroli lekarskiej ze względu na potencjalne skutki uboczne.
- Niektóre preparaty (np. Saxenda) są zarejestrowane bezpośrednio do leczenia otyłości, również u osób bez cukrzycy.
- Koszty leczenia mogą być wysokie, zwłaszcza przy stosowaniu poza wskazaniami refundacyjnymi.
Cukrzyca i otyłość: dlaczego te dwa problemy często idą w parze?
Jako ekspertka w dziedzinie zdrowia, często obserwuję, jak cukrzyca typu 2 i otyłość tworzą błędne koło. To nie przypadek, że te dwa schorzenia tak często występują razem. Otyłość jest jednym z głównych czynników ryzyka rozwoju cukrzycy typu 2, a nadmierna masa ciała znacząco utrudnia kontrolę glikemii u osób już zdiagnozowanych. Insulinooporność, która jest podłożem cukrzycy typu 2, często nasila się wraz ze wzrostem tkanki tłuszczowej, zwłaszcza tej brzusznej. Dlatego też, w nowoczesnym podejściu do leczenia cukrzycy, zarządzanie masą ciała jest absolutnie kluczowym elementem terapii, nie tylko dla poprawy wyników glikemicznych, ale i dla ogólnego stanu zdrowia pacjenta.
Nowoczesne leczenie cukrzycy: nie tylko kontrola cukru, ale i wagi
Przez lata głównym celem leczenia cukrzycy było obniżanie poziomu glukozy we krwi. Dziś wiemy, że to za mało. Nowoczesna farmakoterapia idzie o krok dalej, oferując pacjentom leki, które nie tylko skutecznie kontrolują cukier, ale również aktywnie wspierają redukcję masy ciała. To prawdziwa rewolucja! Wśród nich na pierwszy plan wysuwają się dwie główne grupy: analogi receptora GLP-1 oraz inhibitory kotransportera sodowo-glukozowego 2 (SGLT2), potocznie nazywane flozynami. Te innowacyjne preparaty stały się kluczowymi graczami w kompleksowym podejściu do leczenia cukrzycy typu 2, oferując pacjentom szansę na poprawę jakości życia i zmniejszenie ryzyka powikłań.
Zanim zapytasz lekarza: co musisz wiedzieć o lekach na receptę?
Zanim zagłębimy się w szczegóły działania poszczególnych leków, muszę podkreślić jedną, niezwykle ważną kwestię: wszystkie omawiane w tym artykule leki są dostępne wyłącznie na receptę lekarską. To nie są suplementy diety czy środki, które można stosować na własną rękę. Konieczność konsultacji z lekarzem jest absolutnie fundamentalna. To specjalista, po dokładnej diagnozie i ocenie stanu zdrowia, będzie w stanie dobrać odpowiedni lek, ustalić dawkowanie i monitorować całą terapię. Pamiętajmy, że każdy organizm reaguje inaczej, a bezpieczeństwo pacjenta jest zawsze priorytetem.
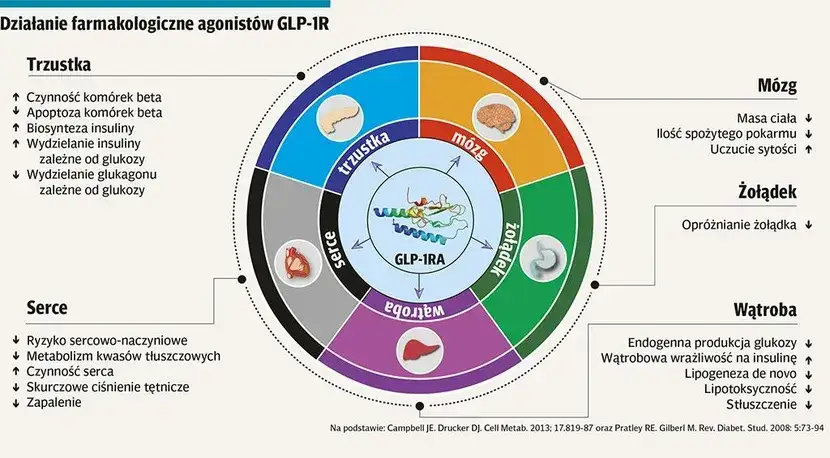
Najsilniejsi gracze: Analogi GLP-1 i ich wpływ na apetyt
Jak działa mechanizm "sztucznej sytości"? Zrozumieć fenomen GLP-1
Analogi GLP-1 to prawdziwy przełom w leczeniu cukrzycy, a ich mechanizm działania odchudzającego jest fascynujący. Działają one poprzez naśladowanie naturalnego hormonu inkretynowego GLP-1, który jest wydzielany w jelitach po posiłku. Kiedy przyjmujemy analog GLP-1, nasz organizm odbiera sygnały podobne do tych, które wysyła naturalny hormon. To prowadzi do zwiększenia uczucia sytości, ponieważ lek wpływa na ośrodki w mózgu odpowiedzialne za kontrolę apetytu. Dodatkowo, analogi GLP-1 spowalniają opróżnianie żołądka, co sprawia, że dłużej czujemy się najedzeni i rzadziej sięgamy po kolejne porcje jedzenia. W efekcie, naturalnie jemy mniej, a to przekłada się na redukcję masy ciała.
Semaglutyd (Ozempic, Rybelsus): rewolucja w zastrzyku i tabletce?
Semaglutyd to substancja, która w ostatnich latach zyskała ogromną popularność, a wręcz stała się synonimem "leku na odchudzanie". Dostępny jest w Polsce pod nazwami handlowymi Ozempic (w formie cotygodniowych zastrzyków) oraz Rybelsus (w formie tabletek do codziennego stosowania). Jego skuteczność w redukcji masy ciała jest naprawdę imponująca w badaniach klinicznych pacjenci osiągali redukcję od kilku do nawet kilkunastu procent początkowej wagi. Nic dziwnego, że stał się tak pożądany, co niestety często prowadzi do jego braków w aptekach. Pamiętajmy jednak, że jest to lek na cukrzycę, a jego stosowanie poza wskazaniami musi być ściśle monitorowane przez lekarza.
Liraglutyd (Victoza, Saxenda): jeden lek, dwa różne cele cukrzyca i otyłość
Liraglutyd to kolejny analog GLP-1, który również odgrywa ważną rolę w leczeniu cukrzycy i otyłości. W Polsce znajdziemy go pod nazwami handlowymi Victoza (w dawce stosowanej w cukrzycy) oraz Saxenda. Co ciekawe, Liraglutyd w wyższej dawce (3,0 mg, czyli Saxenda) jest zarejestrowany w Polsce bezpośrednio do leczenia otyłości, i to nie tylko u osób z cukrzycą, ale także u pacjentów z otyłością i co najmniej jedną chorobą współistniejącą związaną z wagą (np. nadciśnienie, dyslipidemia). To pokazuje, jak duży potencjał odchudzający ma ta substancja i jak szerokie jest jej zastosowanie.
Dulaglutyd (Trulicity): co warto wiedzieć o tej opcji?
Dulaglutyd, dostępny pod nazwą handlową Trulicity, to kolejny analog GLP-1, który również jest stosowany w leczeniu cukrzycy typu 2. Podobnie jak Semaglutyd, podawany jest w formie cotygodniowych zastrzyków. Choć jego profil działania jest zbliżony do pozostałych analogów GLP-1, różnice w skuteczności czy profilu bezpieczeństwa mogą sprawić, że dla niektórych pacjentów będzie to preferowana opcja. Decyzja o wyborze konkretnego leku zawsze należy do lekarza, który bierze pod uwagę indywidualne potrzeby i stan zdrowia pacjenta.
Potencjalne skutki uboczne analogów GLP-1: na co się przygotować?
- Nudności: Mogą występować, zwłaszcza na początku terapii i przy zwiększaniu dawki.
- Wymioty: Podobnie jak nudności, często są przejściowe.
- Biegunki lub zaparcia: Dolegliwości ze strony układu pokarmowego są dość częste.
- Bóle brzucha: Mogą towarzyszyć innym objawom żołądkowo-jelitowym.
Warto pamiętać, że te objawy zazwyczaj ustępują lub znacznie łagodnieją w miarę trwania terapii, gdy organizm przyzwyczaja się do leku. Lekarz zawsze doradzi, jak radzić sobie z ewentualnymi dolegliwościami.
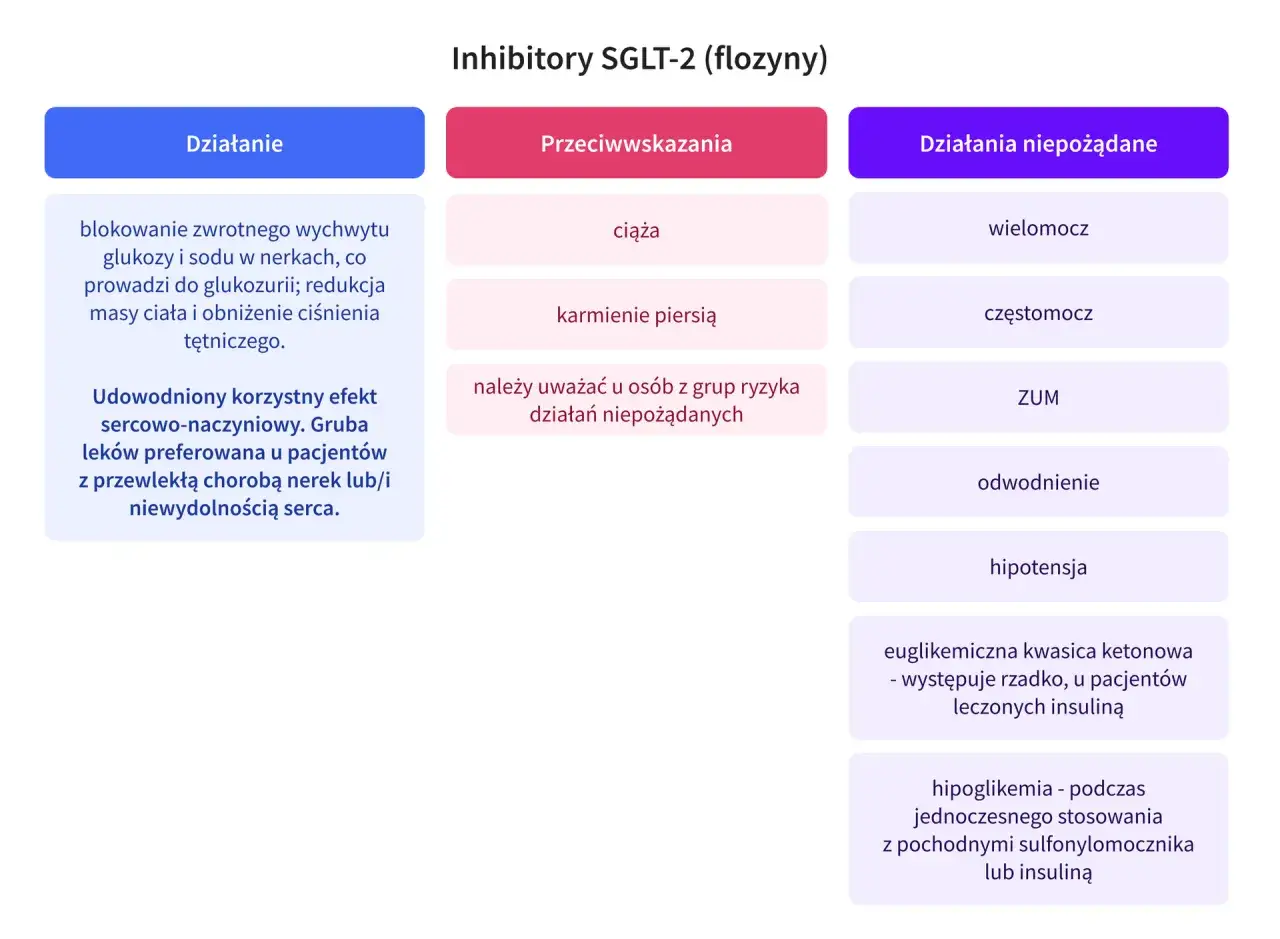
Flozyny (inhibitory SGLT2): jak "wypłukać" kalorie z organizmu?
Mechanizm działania flozyn: utrata wagi przez pozbywanie się cukru
Flozyny, czyli inhibitory SGLT2, to kolejna innowacyjna grupa leków, która oferuje pacjentom z cukrzycą dodatkową korzyść w postaci redukcji masy ciała. Ich mechanizm działania jest zupełnie inny niż analogów GLP-1. Flozyny działają w nerkach, blokując białko SGLT2, które jest odpowiedzialne za wchłanianie zwrotne glukozy z moczu do krwi. Dzięki temu, zamiast wracać do krwiobiegu, glukoza jest wydalana z organizmu wraz z moczem. To zjawisko nazywamy glukozurią. W efekcie, każdego dnia tracimy z moczem około 200-300 kcal, co w dłuższej perspektywie prowadzi do umiarkowanej, ale klinicznie istotnej utraty wagi.
Dapagliflozyna (Forxiga) i Empagliflozyna (Jardiance): co oferują te leki?
Wśród flozyn najczęściej stosowanymi substancjami czynnymi są Dapagliflozyna (Forxiga) i Empagliflozyna (Jardiance). Warto wspomnieć również o Kanagliflozynie (Invokana), która działa w podobny sposób. Leki te, poza kontrolą poziomu cukru i wsparciem w odchudzaniu, wykazują również niezwykle cenne dodatkowe korzyści, o których opowiem w dalszej części artykułu. Są to preparaty, które w znaczący sposób poprawiły rokowania pacjentów z cukrzycą typu 2, zwłaszcza tych z chorobami serca czy nerek.
Jakiej utraty wagi można realnie oczekiwać?
W przypadku flozyn, utrata masy ciała jest zazwyczaj bardziej umiarkowana niż przy analogach GLP-1, ale wciąż klinicznie istotna. Pacjenci mogą realnie oczekiwać redukcji wagi średnio o 2-4 kg. Co ważne, ten efekt jest stabilny i utrzymuje się przez dłuższy czas. Choć może wydawać się to mniej spektakularne, to dla wielu osób z cukrzycą i nadwagą, każda utrata kilogramów ma ogromne znaczenie dla poprawy zdrowia i samopoczucia.
Ryzyko infekcji i inne skutki uboczne: kluczowe informacje dla pacjenta
- Infekcje grzybicze narządów płciowych: Zwiększone wydalanie glukozy z moczem może sprzyjać rozwojowi drożdżaków.
- Infekcje dróg moczowych: W mniejszym stopniu, ale również obserwuje się nieznacznie zwiększone ryzyko.
Higiena osobista jest tutaj kluczowa, a wszelkie niepokojące objawy należy zgłaszać lekarzowi. Ważne jest, aby być świadomym tych potencjalnych ryzyk i wiedzieć, jak im zapobiegać lub jak na nie reagować.
Metformina: czy klasyk leczenia cukrzycy wciąż pomaga schudnąć?
Skromny, ale zauważalny efekt: jak metformina wpływa na masę ciała?
Metformina to lek, który od dziesięcioleci jest filarem leczenia cukrzycy typu 2. Jej główny mechanizm działania polega na hamowaniu produkcji glukozy w wątrobie i zwiększaniu wrażliwości tkanek na insulinę. W kontekście wagi, metformina nie jest lekiem o pierwotnym działaniu odchudzającym, ale u wielu pacjentów wykazuje skromny, ale zauważalny efekt. Często obserwuje się stabilizację masy ciała, a u niektórych osób nawet niewielką redukcję, średnio o 1-3 kg, szczególnie na początku terapii. Może to wynikać z lekkiego zmniejszenia apetytu i wpływu na wchłanianie glukozy w jelitach.
Dlaczego metformina to wciąż lek pierwszego wyboru?
Mimo pojawienia się nowszych, bardziej zaawansowanych leków, metformina wciąż pozostaje lekiem pierwszego rzutu w leczeniu cukrzycy typu 2. Dlaczego? Jest skuteczna, dobrze tolerowana przez większość pacjentów, ma niski koszt i długie doświadczenie w stosowaniu. Dodatkowo, jej korzystny wpływ na wrażliwość na insulinę i skromny efekt na masę ciała sprawiają, że jest to doskonały punkt wyjścia dla wielu pacjentów, zwłaszcza tych z nadwagą lub otyłością.
Dla kogo metformina może być pomocna w kontekście wagi?
Metformina nie jest i nie powinna być traktowana jako lek na odchudzanie sam w sobie. Jednak dla pacjentów z cukrzycą typu 2, którzy borykają się z nadmierną masą ciała, jej zdolność do stabilizacji wagi lub wywołania niewielkiej redukcji jest bardzo korzystnym działaniem ubocznym. Może pomóc w utrzymaniu zdrowej wagi w dłuższej perspektywie, co jest niezwykle ważne w zarządzaniu cukrzycą i zapobieganiu jej powikłaniom. W mojej praktyce często widzę, jak pacjenci doceniają ten dodatkowy aspekt terapii metforminą.

Który lek jest dla mnie? Porównanie i kluczowe kryteria wyboru
Skuteczność w odchudzaniu: analogi GLP-1 vs flozyny vs metformina
Aby ułatwić zrozumienie różnic, przygotowałam krótkie porównanie skuteczności tych leków w kontekście redukcji masy ciała:
| Grupa leków | Szacowana redukcja masy ciała |
|---|---|
| Analogi GLP-1 | Od kilku do kilkunastu procent początkowej masy ciała (najsilniejszy efekt) |
| Flozyny (inhibitory SGLT2) | Umiarkowana, klinicznie istotna utrata masy ciała, średnio 2-4 kg |
| Metformina | Stabilizacja masy ciała lub niewielka redukcja, średnio 1-3 kg na początku terapii |
Profil bezpieczeństwa: który lek ma najmniej uciążliwe skutki uboczne?
Każdy lek ma swój profil bezpieczeństwa. Oto porównanie najczęstszych działań niepożądanych:
| Grupa leków | Najczęstsze działania niepożądane |
|---|---|
| Analogi GLP-1 | Dolegliwości żołądkowo-jelitowe (nudności, wymioty, biegunki, zaparcia), zwłaszcza na początku terapii |
| Flozyny (inhibitory SGLT2) | Zwiększone ryzyko infekcji grzybiczych narządów płciowych i w mniejszym stopniu infekcji dróg moczowych |
| Metformina | Dolegliwości żołądkowo-jelitowe (nudności, biegunki, bóle brzucha), często łagodzone przez przyjmowanie z posiłkiem |
Dostępność i cena w Polsce: realia refundacji a leczenie pełnopłatne
Wszystkie omówione leki są w Polsce dostępne wyłącznie na receptę lekarską. Kwestia ceny jest jednak złożona. Część z nich podlega refundacji w określonych wskazaniach, co znacząco obniża ich koszt dla pacjenta. Warunki refundacji są ściśle określone i często dotyczą pacjentów z cukrzycą typu 2, którzy spełniają dodatkowe kryteria, np. mają wysokie BMI lub określone powikłania. Jeśli lek jest stosowany "off-label" (poza wskazaniami refundacyjnymi), na przykład wyłącznie w celu odchudzania, pacjent musi liczyć się z pełnym kosztem. W przypadku analogów GLP-1, miesięczna kuracja pełnopłatna może wynosić od kilkuset do nawet ponad tysiąca złotych, co jest znaczącym obciążeniem finansowym.
Dodatkowe korzyści: ochrona serca i nerek jako ważny argument
To, co wyróżnia flozyny, to ich niezwykle korzystne działanie w kontekście ochrony serca i nerek. Badania kliniczne jednoznacznie wykazały, że leki te zmniejszają ryzyko poważnych zdarzeń sercowo-naczyniowych (takich jak zawał serca czy udar) oraz spowalniają progresję przewlekłej choroby nerek u pacjentów z cukrzycą. Dla mnie, jako dla ekspertki, to potężny argument za ich stosowaniem, ponieważ cukrzyca często idzie w parze z powikłaniami sercowymi i nerkowymi. Wybierając lek, lekarz zawsze bierze pod uwagę nie tylko kontrolę cukru i wagi, ale także te dodatkowe, życiowo ważne korzyści.
Uwaga: To nie są cukierki na odchudzanie! Kluczowe zasady bezpieczeństwa
Dlaczego stosowanie tych leków na własną rękę jest niebezpieczne?
Chciałabym bardzo mocno podkreślić: stosowanie tych leków na własną rękę jest niezwykle niebezpieczne i kategorycznie odradzam takie praktyki! Brak właściwej diagnozy, niewłaściwe dawkowanie, ignorowanie przeciwwskazań (które mogą być poważne, np. w przypadku chorób tarczycy czy trzustki) oraz brak monitorowania terapii mogą prowadzić do bardzo poważnych skutków ubocznych. Te leki to silne narzędzia farmakologiczne, które wymagają profesjonalnej wiedzy i odpowiedzialnego podejścia. Nie ryzykujmy zdrowia, bazując na informacjach z internetu czy poradach znajomych.
Rola lekarza: diagnostyka, dobór leku i monitorowanie terapii
To właśnie lekarz jest kluczową postacią w całym procesie leczenia. Tylko on, po przeprowadzeniu szczegółowego wywiadu, badań diagnostycznych i ocenie ogólnego stanu zdrowia, jest w stanie:
- Postawić właściwą diagnozę.
- Dobrać odpowiedni lek, uwzględniając wszystkie współistniejące choroby i indywidualne potrzeby pacjenta.
- Ustalić bezpieczne i skuteczne dawkowanie.
- Monitorować skuteczność terapii i reagować na ewentualne działania niepożądane.
Farmakoterapia to nie wszystko: dlaczego dieta i ruch wciąż są podstawą?
Choć nowoczesne leki na cukrzycę z efektem odchudzającym są niezwykle pomocne, muszę jasno powiedzieć: farmakoterapia jest uzupełnieniem, a nie zastępstwem dla zmian w stylu życia. Podstawą skutecznego leczenia cukrzycy i redukcji masy ciała zawsze pozostają: zdrowa, zbilansowana dieta oraz regularna aktywność fizyczna. Leki mogą wspomóc i przyspieszyć proces, ale to nasze codzienne nawyki decydują o długoterminowym sukcesie. Wdrażając zdrowe nawyki, wzmacniamy działanie leków i poprawiamy ogólny stan zdrowia.Inteligentne podejście do leczenia, a nie droga na skróty
Przeczytaj również: Leczenie marskości wątroby: Poznaj skuteczne leki i unikaj błędów
Główne wnioski: co pacjent powinien zapamiętać?
- Istnieją skuteczne leki na cukrzycę typu 2, które wspierają redukcję masy ciała, takie jak analogi GLP-1 i flozyny.
- Każdy z tych leków ma inny mechanizm działania, skuteczność w odchudzaniu oraz profil potencjalnych skutków ubocznych.
- Wszystkie te preparaty są dostępne wyłącznie na receptę i wymagają ścisłego nadzoru medycznego.
- Farmakoterapia to tylko część rozwiązania; zdrowa dieta i aktywność fizyczna pozostają fundamentem skutecznego zarządzania cukrzycą i wagą.