Wielu pacjentów z cukrzycą typu 2 zmaga się nie tylko z kontrolą poziomu glukozy, ale również z nadmierną masą ciała. Nic więc dziwnego, że pytanie o to, czy leki na cukrzycę mogą wspomagać odchudzanie, jest jednym z najczęściej zadawanych w gabinetach lekarskich. W tym artykule, jako Sylwia Wróblewska, postaram się rozwiać wszelkie wątpliwości i przedstawić rzetelne informacje na temat wpływu różnych terapii przeciwcukrzycowych na masę ciała, co jest kluczowe dla świadomego zarządzania zdrowiem.
Leki na cukrzycę mogą wspomagać odchudzanie poznaj te, które faktycznie redukują masę ciała
- Niektóre leki na cukrzycę, takie jak analogi GLP-1 (np. semaglutyd) i flozyny, aktywnie wspomagają redukcję masy ciała.
- Analogi GLP-1 działają poprzez zmniejszenie apetytu i spowolnienie opróżniania żołądka, co może prowadzić do utraty nawet 15-20% wagi.
- Flozyny powodują wydalanie glukozy z moczem, co skutkuje utratą około 2-4 kg.
- Metformina, lek pierwszego rzutu, zazwyczaj powoduje niewielki spadek wagi (1-3 kg) lub jej stabilizację.
- Starsze leki, jak insulina czy pochodne sulfonylomocznika, mogą wręcz sprzyjać przyrostowi masy ciała.
- Stosowanie tych leków zawsze wymaga konsultacji i nadzoru lekarza ze względu na potencjalne skutki uboczne i ryzyko użycia poza wskazaniami.
Związek cukrzycy z masą ciała: złożona relacja
Z mojego doświadczenia wynika, że wielu pacjentów postrzega otyłość jako konsekwencję cukrzycy. Tymczasem prawda jest taka, że nadmierna masa ciała, zwłaszcza otyłość brzuszna, jest jednym z głównych czynników ryzyka rozwoju cukrzycy typu 2. Tkanka tłuszczowa, szczególnie ta zgromadzona wokół narządów wewnętrznych, jest aktywna metabolicznie i wydziela substancje, które prowadzą do insulinooporności. Oznacza to, że komórki organizmu stają się mniej wrażliwe na działanie insuliny, hormonu odpowiedzialnego za transport glukozy z krwi do komórek. Trzustka, próbując skompensować tę oporność, produkuje coraz więcej insuliny, co z czasem prowadzi do jej wyczerpania i rozwoju pełnoobjawowej cukrzycy. To złożone powiązanie sprawia, że zarządzanie wagą jest integralną częścią leczenia i profilaktyki cukrzycy.
Paradoks leczenia: dlaczego niektóre terapie cukrzycy sprzyjają tyciu?
Wielu moich pacjentów jest zaskoczonych, gdy dowiaduje się, że niektóre tradycyjne terapie cukrzycy mogą niestety prowadzić do przyrostu masy ciała. To prawdziwy paradoks, ponieważ otyłość jest przecież głównym wrogiem w walce z cukrzycą. Leki takie jak insulina czy pochodne sulfonylomocznika, choć skuteczne w obniżaniu poziomu glukozy, często sprzyjają tyciu. Insulina, poza obniżaniem cukru, jest również hormonem anabolicznym, co oznacza, że sprzyja magazynowaniu energii w postaci tkanki tłuszczowej. Pochodne sulfonylomocznika stymulują trzustkę do wydzielania większej ilości insuliny, co również może prowadzić do podobnych efektów. Ten przyrost wagi stanowi dodatkowe wyzwanie dla pacjentów i może demotywować ich w procesie leczenia.
Wpływ leków na cukrzycę na wagę: poznaj różnice
Zrozumienie, jak różne leki na cukrzycę wpływają na masę ciała, jest absolutnie kluczowe dla każdego pacjenta i lekarza. Nie wszystkie terapie są sobie równe pod tym względem. Na szczęście, medycyna idzie naprzód i obecnie dysponujemy szeroką gamą leków, które nie tylko skutecznie kontrolują cukrzycę, ale także mogą wspierać pacjentów w walce z nadwagą lub otyłością. W kolejnych sekcjach przyjrzymy się bliżej poszczególnym grupom leków, abyś mógł świadomie rozmawiać ze swoim lekarzem o najlepszych opcjach terapeutycznych dla siebie.
Grupa neutralna: leki, które stabilizują masę ciała
Poza lekami, które aktywnie wspomagają odchudzanie, istnieją również grupy farmaceutyków przeciwcukrzycowych, które są uważane za neutralne pod względem wpływu na masę ciała. Oznacza to, że ich stosowanie zazwyczaj nie prowadzi do przyrostu wagi, a w niektórych przypadkach może nawet sprzyjać jej stabilizacji. Przykładem mogą być inhibitory DPP-4 (gliptyny), takie jak sitagliptyna czy wildagliptyna. Działają one poprzez zwiększanie stężenia naturalnych hormonów inkretynowych, które poprawiają wydzielanie insuliny i hamują wydzielanie glukagonu. Ich wpływ na apetyt i metabolizm jest jednak mniej wyraźny niż w przypadku analogów GLP-1, dlatego ich rola w redukcji wagi jest marginalna. Są to jednak cenne leki, które pozwalają na skuteczną kontrolę glikemii bez obawy o dodatkowe kilogramy.
Uwaga na dodatkowe kilogramy: terapie historycznie związane z przyrostem wagi (insulina, pochodne sulfonylomocznika)
Jak już wspomniałam, muszę podkreślić, że nie wszystkie leki na cukrzycę są sprzymierzeńcami w walce o szczupłą sylwetkę. Wręcz przeciwnie, starsze generacje leków, takie jak pochodne sulfonylomocznika oraz insulina, są często związane z przyrostem masy ciała. Insulina, będąc hormonem anabolicznym, sprzyja magazynowaniu glukozy w komórkach, co w nadmiarze prowadzi do odkładania się tkanki tłuszczowej. Pochodne sulfonylomocznika, stymulując trzustkę do intensywniejszej produkcji insuliny, również mogą pośrednio przyczyniać się do zwiększenia wagi. Jest to często problematyczne dla pacjentów, którzy już zmagają się z nadwagą lub otyłością, a dodatkowe kilogramy mogą pogarszać insulinooporność i utrudniać kontrolę choroby. Dlatego tak ważne jest indywidualne podejście do terapii i rozważenie wszystkich za i przeciw.
Nowa nadzieja dla pacjentów: leki, które aktywnie wspomagają odchudzanie
Na szczęście, medycyna nie stoi w miejscu. Ostatnie lata przyniosły prawdziwą rewolucję w leczeniu cukrzycy typu 2, wprowadzając na rynek leki, które nie tylko skutecznie obniżają poziom glukozy, ale także aktywnie wspierają redukcję masy ciała. Mówię tu przede wszystkim o analogach GLP-1 oraz flozynach (inhibitorach SGLT2). Te nowe grupy leków stanowią obiecujące rozwiązanie dla pacjentów z cukrzycą i towarzyszącą jej nadwagą lub otyłością, oferując podwójne korzyści. Ich mechanizmy działania są fascynujące i warto je poznać, aby zrozumieć, dlaczego są tak skuteczne.

Metformina: pierwszy lek i jej umiarkowany wpływ na wagę
Metformina to prawdziwy filar w leczeniu cukrzycy typu 2 i często jest lekiem pierwszego rzutu. Jest ze mną od lat i zawsze ceniłam ją za jej skuteczność i bezpieczeństwo. Co ważne w kontekście naszej rozmowy, metformina ma umiarkowany, ale zazwyczaj pozytywny wpływ na masę ciała. Nie jest to lek, który spowoduje spektakularną utratę kilogramów, ale z pewnością nie sprzyja tyciu, a u wielu pacjentów obserwuję niewielki spadek wagi lub jej stabilizację, co jest już dużym plusem w porównaniu do innych terapii.
Jak działa metformina i dlaczego może pomóc schudnąć kilka kilogramów?
Mechanizm działania metforminy jest wielokierunkowy i właśnie dlatego jest tak skuteczna. Jeśli chodzi o wpływ na wagę, kluczowe są następujące aspekty:
- Zmniejszenie apetytu: Wielu pacjentów zauważa, że podczas stosowania metforminy odczuwa mniejszy głód i szybciej osiąga uczucie sytości.
- Ograniczenie wchłaniania glukozy w jelitach: Metformina wpływa na procesy trawienne, co może zmniejszać ilość glukozy wchłanianej z pożywienia.
- Redukcja produkcji glukozy w wątrobie: Lek ten hamuje glukoneogenezę, czyli proces wytwarzania glukozy przez wątrobę, co przyczynia się do lepszej kontroli cukru i mniejszego zapotrzebowania na insulinę.
Realistyczne oczekiwania: jakiej utraty wagi można się spodziewać?
Warto mieć realistyczne oczekiwania co do wpływu metforminy na masę ciała. Z mojego doświadczenia i danych naukowych wynika, że przy stosowaniu tego leku można spodziewać się utraty wagi rzędu około 1-3 kg. To nie jest dużo, ale pamiętajmy, że jest to efekt długoterminowy i stabilny, który w połączeniu ze zmianą stylu życia może przynieść znacznie lepsze rezultaty. Ważne jest, aby nie traktować metforminy jako cudownego środka na odchudzanie, lecz jako cenne narzędzie wspierające kompleksowe leczenie cukrzycy.
Analogi GLP-1: rewolucja w leczeniu cukrzycy i otyłości
Kiedy mówimy o lekach na cukrzycę, które aktywnie wspomagają odchudzanie, analogi GLP-1 to prawdziwa rewolucja. Wprowadzenie ich do terapii zmieniło podejście do leczenia pacjentów z cukrzycą typu 2 i towarzyszącą jej otyłością. Leki takie jak semaglutyd (Ozempic, Wegovy) czy liraglutyd (Saxenda, Victoza) oferują nie tylko doskonałą kontrolę glikemii, ale również znaczną redukcję masy ciała, co jest ogromną korzyścią dla moich pacjentów.
Nie tylko kontrola cukru: mechanizm działania hamujący apetyt w mózgu
To, co wyróżnia analogi GLP-1, to ich złożony mechanizm działania, który wykracza poza samą kontrolę poziomu cukru. Leki te naśladują działanie naturalnego hormonu inkretynowego GLP-1, który jest wydzielany w jelitach po posiłku. Kluczowe dla utraty wagi jest ich wpływ na ośrodki sytości w mózgu. Działając na te receptory, analogi GLP-1 wysyłają sygnał do mózgu, że organizm jest najedzony, co prowadzi do znacznego zmniejszenia apetytu i w konsekwencji do mniejszego spożycia pokarmu. To właśnie ten efekt sprawia, że pacjenci odczuwają mniejszy głód i łatwiej im przestrzegać diety.
Spowolnienie opróżniania żołądka: klucz do uczucia sytości na dłużej
Kolejnym niezwykle ważnym mechanizmem działania analogów GLP-1, który przyczynia się do utraty wagi, jest spowolnienie opróżniania żołądka. Dzięki temu pokarm dłużej zalega w żołądku, co przekłada się na dłuższe uczucie sytości po posiłku. Pacjenci jedzą mniej, rzadziej odczuwają potrzebę podjadania między posiłkami, a to w naturalny sposób prowadzi do zmniejszenia całkowitej liczby spożywanych kalorii. To synergiczne działanie na mózg i układ pokarmowy sprawia, że analogi GLP-1 są tak skuteczne w walce z nadwagą i otyłością.
Jakie są realne efekty? O ile procent można zmniejszyć masę ciała?
Efekty utraty masy ciała przy stosowaniu analogów GLP-1 są naprawdę imponujące i znacznie przewyższają te, które obserwujemy przy innych lekach przeciwcukrzycowych. Badania kliniczne pokazują, że pacjenci mogą doświadczyć utraty wagi sięgającej nawet 15-20% początkowej masy ciała. To ogromna zmiana, która ma nie tylko estetyczne, ale przede wszystkim zdrowotne konsekwencje, poprawiając kontrolę cukrzycy, obniżając ciśnienie krwi i zmniejszając ryzyko chorób sercowo-naczyniowych. Oczywiście, jak zawsze podkreślam, efekty są indywidualne i zależą od wielu czynników, w tym od zaangażowania pacjenta w zmianę stylu życia.
Dostępność i koszty w Polsce: kto może liczyć na refundację Ozempicu, a kto musi zapłacić pełną cenę za Wegovy?
Niestety, dostępność i koszty analogów GLP-1 w Polsce to temat, który budzi wiele pytań i frustracji. Ważne jest, aby rozróżnić status refundacyjny tych leków. Preparaty takie jak Ozempic (semaglutyd) czy Trulicity (dulaglutyd) są w Polsce refundowane, ale tylko dla pacjentów z cukrzycą typu 2, którzy spełniają określone kryteria, takie jak wysoki poziom HbA1c czy współistniejąca otyłość. Sytuacja wygląda inaczej w przypadku preparatów z wyższą dawką semaglutydu (Wegovy) czy liraglutydu (Saxenda), które są zarejestrowane wyłącznie do leczenia otyłości. Te leki nie podlegają refundacji, a ich cena jest bardzo wysoka, co niestety ogranicza ich dostępność dla wielu pacjentów potrzebujących wsparcia w walce z otyłością. To ważna kwestia, którą zawsze omawiam z moimi pacjentami, aby uniknąć nieporozumień.
Flozyny: utrata kalorii z moczem i dodatkowe korzyści
Kolejną fascynującą grupą leków, która zyskała popularność w leczeniu cukrzycy i ma pozytywny wpływ na masę ciała, są flozyny, czyli inhibitory SGLT2. Ich mechanizm działania jest dość nietypowy, ale niezwykle skuteczny. Poza kontrolą glikemii, flozyny oferują również dodatkowe korzyści zdrowotne, co czyni je cennym elementem kompleksowej terapii.
Nietypowy mechanizm: jak "wypłukiwanie" cukru z organizmu wpływa na wagę?
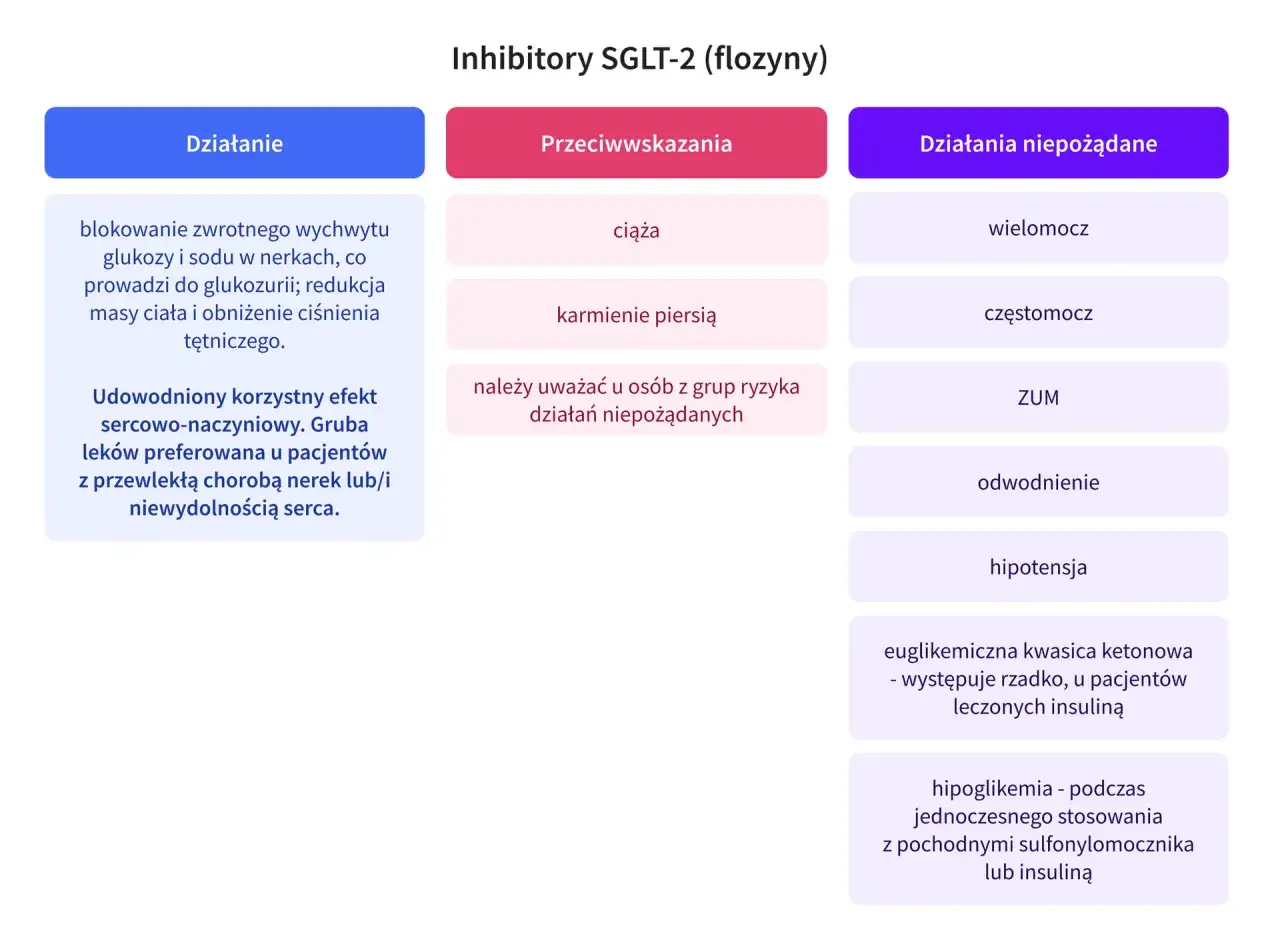
Flozyny działają w zupełnie inny sposób niż większość leków przeciwcukrzycowych. Ich mechanizm polega na blokowaniu kotransportera sodowo-glukozowego 2 (SGLT2) w nerkach. Co to oznacza w praktyce? Zazwyczaj nerki reabsorbują większość glukozy z moczu z powrotem do krwi. Flozyny uniemożliwiają ten proces, co prowadzi do wydalania nadmiaru glukozy z moczem zjawisko to nazywamy "cukromoczem". W ten sposób organizm traci około 200-300 kcal dziennie wraz z glukozą wydalaną z moczem. To właśnie ta utrata kalorii przekłada się na stopniową redukcję masy ciała. Dodatkowo, flozyny mają działanie moczopędne, co na początku leczenia może dawać efekt szybszego spadku wagi.
Ile kilogramów można stracić i jakie dodatkowe korzyści niosą flozyny (np. dla serca i nerek)?
Typowa utrata masy ciała przy stosowaniu flozyn wynosi zazwyczaj od 2 do 4 kg. Choć może to wydawać się mniej niż w przypadku analogów GLP-1, to jednak jest to stabilny i wartościowy spadek wagi, który wspomaga ogólne zdrowie pacjenta. Co więcej, flozyny oferują szereg dodatkowych korzyści, które są niezwykle ważne dla pacjentów z cukrzycą:
- Ochrona serca: Udowodniono, że flozyny znacząco zmniejszają ryzyko hospitalizacji z powodu niewydolności serca oraz ryzyko zdarzeń sercowo-naczyniowych u pacjentów z cukrzycą typu 2 i chorobami serca.
- Ochrona nerek: Mają również działanie nefroprotekcyjne, spowalniając progresję przewlekłej choroby nerek u pacjentów z cukrzycą.
- Obniżenie ciśnienia krwi: Dzięki działaniu moczopędnemu i wpływowi na gospodarkę sodową, flozyny mogą również przyczyniać się do niewielkiego obniżenia ciśnienia krwi.
Potencjalne ryzyko: o czym trzeba pamiętać, stosując tę grupę leków?
Jak każdy lek, flozyny niosą ze sobą potencjalne ryzyka i skutki uboczne, o których zawsze informuję moich pacjentów. Ze względu na wydalanie glukozy z moczem, najczęstszym działaniem niepożądanym są infekcje układu moczowo-płciowego oraz grzybicze infekcje narządów płciowych. Jest to zrozumiałe, ponieważ obecność cukru w moczu sprzyja rozwojowi drobnoustrojów. Dlatego niezwykle ważna jest odpowiednia higiena intymna i szybka reakcja na pierwsze objawy infekcji. Rzadziej mogą wystąpić odwodnienie (ze względu na działanie moczopędne) czy hipotonia ortostatyczna. Zawsze podkreślam, że wszelkie niepokojące objawy należy natychmiast zgłaszać lekarzowi.
Bezpieczeństwo przede wszystkim: rola lekarza i skutki uboczne
Rozmawiając o tak silnie działających lekach, które wpływają na tak wiele procesów w organizmie, muszę z całą stanowczością podkreślić, że bezpieczeństwo jest absolutnym priorytetem. Rola lekarza w procesie leczenia cukrzycy i otyłości jest nie do przecenienia. To specjalista jest odpowiedzialny za postawienie diagnozy, wybór odpowiedniego leku, ustalenie dawkowania oraz monitorowanie pacjenta pod kątem skuteczności i ewentualnych działań niepożądanych. Nigdy nie należy bagatelizować tej kwestii.
Dlaczego nigdy nie należy stosować tych leków bez konsultacji z lekarzem?
Chcę to powiedzieć jasno i wyraźnie: nigdy, pod żadnym pozorem, nie należy rozpoczynać stosowania leków na cukrzycę czy odchudzanie bez wcześniejszej konsultacji i ścisłego nadzoru lekarskiego. Leki te, choć skuteczne, nie są pozbawione ryzyka. Mogą powodować poważne skutki uboczne, wchodzić w interakcje z innymi przyjmowanymi lekami, a ich niewłaściwe użycie może prowadzić do poważnych konsekwencji zdrowotnych. Tylko lekarz jest w stanie ocenić, czy dany lek jest dla Ciebie bezpieczny i odpowiedni, biorąc pod uwagę Twój stan zdrowia, historię chorób i inne przyjmowane medykamenty. Samoleczenie w tym przypadku jest skrajnie nieodpowiedzialne i niebezpieczne.
Najczęstsze działania niepożądane i jak sobie z nimi radzić
Każdy lek może wywoływać działania niepożądane, a leki na cukrzycę i odchudzanie nie są wyjątkiem. Z moich obserwacji wynika, że najczęściej pacjenci zgłaszają:
- Analogi GLP-1 (np. Ozempic, Saxenda): Dominują tu dolegliwości żołądkowo-jelitowe, takie jak nudności, wymioty, biegunki lub zaparcia. Zazwyczaj są one najbardziej nasilone na początku leczenia i stopniowo ustępują. Aby sobie z nimi radzić, często zalecam stopniowe zwiększanie dawki leku, jedzenie mniejszych porcji, unikanie tłustych i ciężkostrawnych potraw oraz picie dużej ilości wody.
- Flozyny (np. Forxiga, Jardiance): Jak już wspominałam, głównym ryzykiem są infekcje układu moczowo-płciowego oraz grzybicze infekcje narządów płciowych. Kluczowa jest tu dbałość o higienę intymną, picie odpowiedniej ilości płynów oraz szybka reakcja na pierwsze objawy infekcji i konsultacja z lekarzem.
Zjawisko "mody na Ozempic": zagrożenia związane z używaniem leków "off-label"
W ostatnich latach byliśmy świadkami zjawiska, które nazwałam "modą na Ozempic". Popularność analogów GLP-1 w kontekście odchudzania, nagłaśniana często przez media społecznościowe, doprowadziła do masowego stosowania tych leków poza wskazaniami rejestracyjnymi (tzw. "off-label") przez osoby bez cukrzycy. To zjawisko niosło ze sobą szereg poważnych zagrożeń. Po pierwsze, spowodowało to poważne problemy z dostępnością leku dla pacjentów z cukrzycą, którzy realnie go potrzebowali i mieli wskazania do refundacji. Po drugie, używanie leków na receptę bez nadzoru lekarza, wyłącznie w celu estetycznej utraty wagi, wiąże się z potencjalnymi ryzykami zdrowotnymi, takimi jak wspomniane działania niepożądane, czy też ryzyko hipoglikemii u osób bez cukrzycy. Jako lekarz, zawsze ostrzegam przed takimi praktykami i apeluję o odpowiedzialność i świadome podejście do farmakoterapii.
Leki na cukrzycę a odchudzanie: kompleksowe podejście
Podsumowując naszą rozmowę, chcę podkreślić, że leki na cukrzycę, zwłaszcza te nowszej generacji, mogą być niezwykle skutecznym narzędziem w walce z otyłością i nadwagą u pacjentów z cukrzycą typu 2. Jednakże, zawsze należy pamiętać, że stanowią one część szerszego, kompleksowego planu leczenia. Nie są to magiczne pigułki, które rozwiążą wszystkie problemy bez wysiłku. Ich działanie jest najskuteczniejsze, gdy idzie w parze z innymi elementami terapii.
Kluczowa rola leków w kompleksowym leczeniu pacjenta z cukrzycą i otyłością
Z mojego punktu widzenia, farmakoterapia jest bez wątpienia kluczowym elementem kompleksowego leczenia pacjentów z cukrzycą i otyłością. Nowoczesne leki, takie jak analogi GLP-1 czy flozyny, oferują nie tylko kontrolę glikemii, ale również znaczącą poprawę w zakresie masy ciała, co przekłada się na lepsze rokowanie i jakość życia. Jednakże, muszę zaznaczyć, że leki te nie są jedynym rozwiązaniem. Stanowią one potężne wsparcie, ale ich pełny potencjał można wykorzystać tylko w połączeniu z innymi działaniami.
Przeczytaj również: Jakie leki na anginę? Antybiotyk czy domowe metody?

