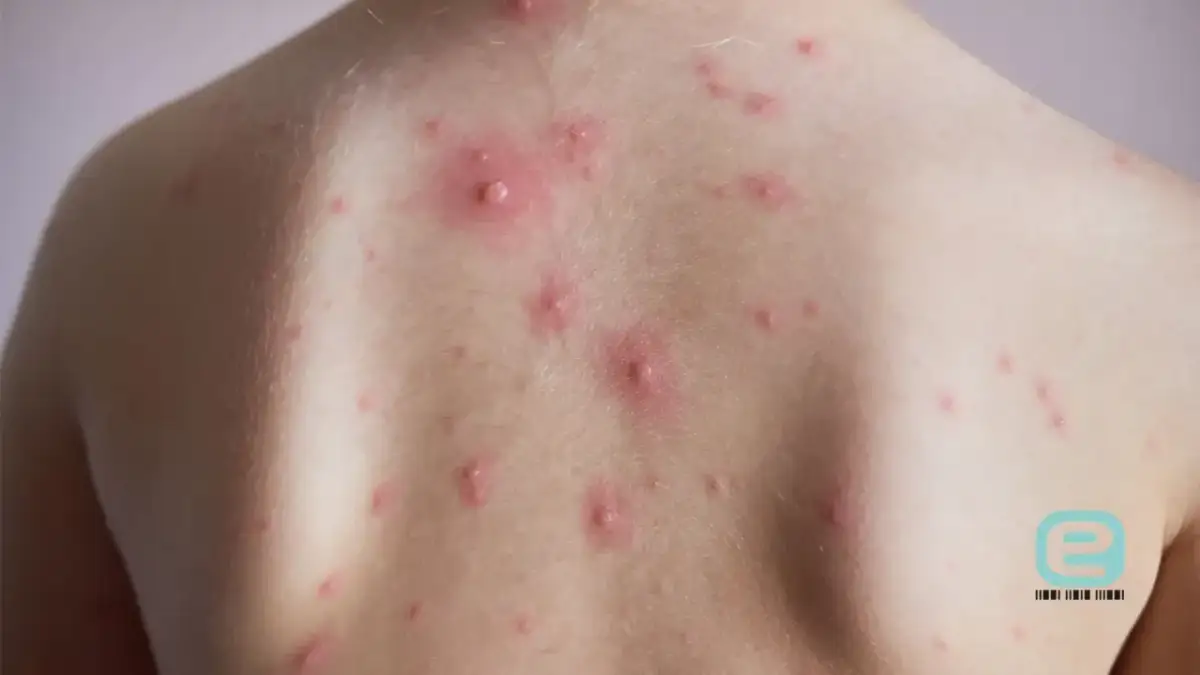
Bezpośredni kontakt z osobą chorą na ospę wietrzną może wywołać niepokój, zwłaszcza gdy nie byliśmy szczepieni lub nie chorowaliśmy w przeszłości. Ten przewodnik koncentruje się na medycznych metodach zapobiegania ospie wietrznej po takiej ekspozycji. Znajdziesz tu konkretne, praktyczne wskazówki, które pomogą zminimalizować ryzyko zachorowania lub złagodzić przebieg choroby, opierając się na aktualnych zaleceniach medycznych.
Skuteczna profilaktyka po kontakcie z ospą wietrzną kluczowe metody i ramy czasowe działania
- Szczepienie poekspozycyjne jest zalecane dla zdrowych, nieszczepionych osób do 72 godzin (maksymalnie 5 dni) po kontakcie.
- Immunoglobulina (VZIG) to preparat dla grup wysokiego ryzyka (np. kobiety w ciąży, noworodki, osoby z obniżoną odpornością), podawana optymalnie do 96 godzin (maksymalnie 10 dni).
- Leki przeciwwirusowe mogą złagodzić przebieg choroby, zwłaszcza u osób z obniżoną odpornością i ciężarnych, stosowane 7-10 dni po ekspozycji.
- Ryzyko zakażenia po kontakcie domowym jest bardzo wysokie (80-90%), a wirus przenosi się drogą kropelkową.
- Osoba chora zaraża od 1-2 dni przed wysypką do przyschnięcia wszystkich pęcherzyków (ok. 6-7 dni).
- Kluczowym czynnikiem skuteczności profilaktyki jest jak najszybsze działanie po kontakcie.
Miałeś kontakt z ospą wietrzną? Sprawdź, co robić krok po kroku
Jak dochodzi do zakażenia ospą wietrzną i kogo dotyczy ryzyko?
Wirus ospy wietrznej i półpaśca (VZV) to prawdziwy mistrz w rozprzestrzenianiu się. Przenosi się głównie drogą kropelkową, co oznacza, że wystarczy, aby chory kaszlnął, kichnął lub po prostu mówił w naszym otoczeniu. Wirus może również przenosić się przez powietrze na odległość nawet kilku metrów, co czyni go niezwykle zaraźliwym. Najbardziej narażone na zakażenie są osoby, które nie chorowały na ospę wietrzną w przeszłości i nie były szczepione. Warto podkreślić, że ryzyko zakażenia po kontakcie domowym jest bardzo wysokie i wynosi aż 80-90% dla osoby podatnej na zakażenie.
Zrozumienie "istotnego kontaktu" czy na pewno jesteś w grupie ryzyka?
Z mojego doświadczenia wiem, że często pojawia się pytanie, czy każdy kontakt z osobą chorą oznacza wysokie ryzyko. Nie każdy. Medycyna precyzuje, co rozumiemy przez "istotny kontakt". Obejmuje on przede wszystkim przebywanie z osobą chorą w tym samym pomieszczeniu przez dłuższy czas, na przykład w domu, szkole czy pracy. Inne formy istotnego kontaktu to bezpośredni kontakt twarzą w twarz, a także kontakt z płynem z pęcherzyków ospowych, na przykład podczas pielęgnacji chorego. Krótka, przelotna rozmowa na korytarzu zazwyczaj nie jest uznawana za istotny kontakt, ale zawsze warto zachować ostrożność.
Kiedy chory zaraża najbardziej? Kluczowe okno czasowe
Zrozumienie okresu zakaźności jest absolutnie kluczowe dla oceny ryzyka i podjęcia ewentualnych działań profilaktycznych. Osoba chora na ospę wietrzną jest zakaźna już na 1-2 dni przed pojawieniem się charakterystycznej wysypki. Okres ten trwa aż do momentu przyschnięcia (powstania strupów) wszystkich pęcherzyków, co zazwyczaj zajmuje około 6-7 dni od wystąpienia pierwszych zmian. To właśnie w tym oknie czasowym wirus jest najbardziej aktywny i najłatwiej przenosi się na inne osoby. Jeśli kontakt nastąpił poza tym okresem, ryzyko zakażenia jest znacznie mniejsze.
Natychmiastowe działanie: Jakie masz opcje, by uniknąć choroby?
Czas to klucz do sukcesu: Dlaczego pierwsze 3-4 dni są krytyczne?
W profilaktyce poekspozycyjnej ospy wietrznej czas odgrywa absolutnie kluczową rolę. Wirus VZV potrzebuje czasu na replikację w organizmie, a nasze interwencje są najskuteczniejsze, zanim ten proces zajdzie zbyt daleko. Dlatego właśnie pierwsze 3-4 dni, a konkretnie 72-96 godzin od kontaktu, są krytyczne. W tym czasie możemy zastosować szczepionkę lub immunoglobulinę, które mają szansę zapobiec chorobie lub znacząco złagodzić jej przebieg. Im szybciej podjęte zostaną działania, tym większa szansa na sukces. Nie ma tu miejsca na zwlekanie.

Metoda nr 1: Szczepienie poekspozycyjne najczęstszy wybór dla zdrowych
Szczepienie jest podstawową i najczęściej stosowaną metodą profilaktyki poekspozycyjnej dla większości zdrowych osób. Działa poprzez stymulowanie układu odpornościowego do produkcji przeciwciał przeciwko wirusowi, zanim ten zdąży wywołać pełnoobjawową chorobę.
Dla kogo jest szczepionka po kontakcie? Wskazania i ograniczenia
Szczepienie poekspozycyjne jest zalecane dla:
- Zdrowych osób powyżej 9. miesiąca życia.
- Osób, które nie chorowały na ospę wietrzną w przeszłości.
- Osób, które nie były szczepione przeciwko ospie wietrznej.
- Osób, które nie mają przeciwwskazań do szczepienia (np. ciąża, ciężkie niedobory odporności).
Warto zawsze skonsultować się z lekarzem, aby ocenić indywidualne ryzyko i wskazania.
Jak szybko trzeba się zaszczepić, aby było skuteczne?
Aby szczepionka poekspozycyjna była jak najbardziej skuteczna w zapobieganiu chorobie, powinna zostać podana w ciągu 72 godzin (do 3 dni) od kontaktu z osobą chorą. Nawet jeśli minie ten czas, warto rozważyć szczepienie do 5 dni po ekspozycji, ponieważ może ono znacząco złagodzić przebieg choroby, jeśli do niej dojdzie.
Czy jedna dawka wystarczy w tej sytuacji?
W sytuacji poekspozycyjnej kluczowe jest jak najszybsze podanie pierwszej dawki szczepionki. To ona ma za zadanie uruchomić odpowiedź immunologiczną. Należy jednak pamiętać, że pełny schemat szczepienia przeciwko ospie wietrznej obejmuje podanie dwóch dawek w odstępie czasu, aby zapewnić długotrwałą i pełną ochronę.
Metoda nr 2: Immunoglobulina (VZIG) tarcza ochronna dla grup specjalnego ryzyka
Immunoglobulina to preparat, który oferuje natychmiastową, choć krótkotrwałą, ochronę. Jest to niezwykle ważna opcja dla osób, które nie mogą być zaszczepione lub są szczególnie narażone na ciężki przebieg choroby.
Czym jest immunoglobulina i jak działa?
Swoista immunoglobulina (VZIG Varicella Zoster Immune Globulin) to preparat zawierający gotowe przeciwciała przeciwko wirusowi ospy wietrznej i półpaśca (VZV). Działa natychmiastowo, dostarczając organizmowi "gotową broń" do walki z wirusem. Nie stymuluje własnego układu odpornościowego do produkcji przeciwciał, ale zapewnia bierną ochronę.
Kto bezwzględnie powinien rozważyć tę formę ochrony?
Immunoglobulina jest przeznaczona dla grup wysokiego ryzyka, u których ospa wietrzna może mieć bardzo ciężki przebieg. Do tych grup należą:
- Noworodki, których matki zachorowały na ospę wietrzną w okresie od 5 dni przed porodem do 2 dni po porodzie.
- Wcześniaki (zwłaszcza urodzone przed 28. tygodniem ciąży) bez względu na odporność matki.
- Kobiety w ciąży, które nie chorowały na ospę i nie były szczepione.
- Pacjenci z istotnie obniżoną odpornością (np. w trakcie chemioterapii, leczenia immunosupresyjnego, zakażeni HIV).
W każdym z tych przypadków decyzję o podaniu VZIG podejmuje lekarz.
Ramy czasowe podania immunoglobuliny kiedy jest już za późno?
Podobnie jak w przypadku szczepionki, szybkość jest kluczowa. Optymalnie VZIG powinna być podana w ciągu 96 godzin (4 dni) od kontaktu. Jednak w uzasadnionych przypadkach, szczególnie u osób z obniżoną odpornością, jej podanie jest rozważane nawet do 10 dni po ekspozycji. Należy pamiętać, że zastosowanie immunoglobuliny może wydłużyć okres wylęgania choroby nawet do 28 dni, co wymaga dłuższej obserwacji.
Metoda nr 3: Leki przeciwwirusowe czy mogą zatrzymać rozwój ospy?
Leki przeciwwirusowe stanowią kolejną opcję w profilaktyce poekspozycyjnej, choć ich rola jest nieco inna niż szczepionki czy immunoglobuliny.
Rola acyklowiru w profilaktyce po kontakcie
Leki przeciwwirusowe, takie jak acyklowir czy walacyklowir, nie zapobiegają zakażeniu wirusem ospy wietrznej. Ich głównym zadaniem jest znaczące złagodzenie przebiegu choroby, jeśli już do niej dojdzie. Działają poprzez hamowanie replikacji wirusa, co zmniejsza nasilenie objawów i skraca czas trwania choroby.
Kiedy i komu zaleca się terapię przeciwwirusową?
Stosowanie leków przeciwwirusowych w profilaktyce poekspozycyjnej jest rozważane przede wszystkim u osób z obniżoną odpornością oraz u kobiet w ciąży, czyli w grupach, gdzie przebieg ospy może być szczególnie ciężki. Zaleca się rozpoczęcie terapii w określonym oknie czasowym: między 7. a 10. dniem po kontakcie z osobą chorą, czyli w okresie, gdy wirus zaczyna się intensywnie namnażać w organizmie, ale objawy kliniczne jeszcze się nie pojawiły.
Ospa wietrzna: profilaktyka w sytuacjach szczególnych i dla grup wrażliwych

Jestem w ciąży i miałam kontakt z chorym co robić?
Ciąża to szczególny okres, a kontakt z ospą wietrzną budzi wiele obaw. Wirus VZV może stanowić zagrożenie zarówno dla przyszłej mamy, jak i dla rozwijającego się płodu, dlatego natychmiastowe działanie jest absolutnie kluczowe.
Ocena ryzyka: Czy chorowałam lub byłam szczepiona?
Pierwszym krokiem po kontakcie z ospą wietrzną w ciąży jest szybka ocena statusu odpornościowego. Lekarz zapyta, czy chorowałaś na ospę w przeszłości lub czy byłaś szczepiona. Jeśli nie masz pewności, może być konieczne wykonanie badania krwi w celu oznaczenia poziomu przeciwciał przeciwko VZV. Ta informacja jest fundamentalna do podjęcia dalszych kroków.
Dostępne i bezpieczne metody profilaktyki dla przyszłej mamy
Dla kobiet w ciąży, które nie chorowały i nie były szczepione, dostępne są bezpieczne metody profilaktyki:
- Podanie swoistej immunoglobuliny (VZIG): Jest to preferowana metoda, zapewniająca bierną ochronę.
- Leki przeciwwirusowe: Mogą być rozważane w celu złagodzenia przebiegu choroby, jeśli do niej dojdzie.
Konieczna jest natychmiastowa konsultacja z lekarzem prowadzącym ciążę, który oceni ryzyko i wdroży odpowiednie postępowanie.
Jakie jest zagrożenie dla płodu i noworodka?
Zachorowanie na ospę wietrzną w ciąży, zwłaszcza w pierwszym i drugim trymestrze, wiąże się z ryzykiem zespołu ospy wietrznej wrodzonej u płodu, który może prowadzić do poważnych wad rozwojowych. Zachorowanie matki tuż przed porodem lub po nim (od 5 dni przed do 2 dni po) może skutkować ciężką, uogólnioną ospą wietrzną u noworodka. Dlatego tak ważna jest profilaktyka, która ma na celu minimalizowanie tego ryzyka.
Kontakt z ospą u noworodka i niemowlęcia jak chronić najmłodszych?
Noworodki i niemowlęta, zwłaszcza te najmłodsze, są szczególnie wrażliwe na zakażenie wirusem ospy wietrznej, a przebieg choroby może być u nich cięższy.
Postępowanie u noworodków, których matka zachorowała okołoporodowo
Jeśli matka zachorowała na ospę wietrzną w krytycznym okresie okołoporodowym (od 5 dni przed porodem do 2 dni po porodzie), noworodek jest w grupie wysokiego ryzyka ciężkiego zakażenia. W takiej sytuacji bezwzględnie zaleca się podanie noworodkowi swoistej immunoglobuliny (VZIG). Ma to na celu zapewnienie natychmiastowej ochrony i zminimalizowanie ryzyka powikłań.
Ryzyko i zalecenia dla niemowląt po kontakcie z chorym rodzeństwem
Niemowlęta, które miały kontakt z chorym rodzeństwem, również wymagają szczególnej uwagi. Zwłaszcza wcześniaki, a w szczególności te urodzone przed 28. tygodniem ciąży, są narażone na ciężki przebieg ospy. Dla nich, niezależnie od statusu odpornościowego matki, zaleca się podanie VZIG. Decyzję o profilaktyce u starszych niemowląt zawsze podejmuje lekarz, biorąc pod uwagę wiek, stan zdrowia i rodzaj kontaktu.
Pacjenci z obniżoną odpornością jak uniknąć groźnych powikłań?
Osoby z obniżoną odpornością stanowią grupę, dla której ospa wietrzna jest szczególnie niebezpieczna i wymaga natychmiastowej interwencji.
Dlaczego ospa jest tak niebezpieczna dla osób w immunosupresji?
Dla pacjentów z obniżoną odpornością (np. w trakcie chemioterapii, po przeszczepach, zakażonych HIV, przyjmujących leki immunosupresyjne) ospa wietrzna stanowi poważne zagrożenie. Ich układ odpornościowy nie jest w stanie skutecznie zwalczyć wirusa, co może prowadzić do rozsianej, ciężkiej postaci choroby, zapalenia płuc, mózgu czy innych narządów, a nawet do śmierci. Ryzyko powikłań jest u nich wielokrotnie wyższe niż u osób zdrowych.
Indywidualny plan działania: co zaleci lekarz?
Po kontakcie z ospą wietrzną pacjent z obniżoną odpornością powinien natychmiast skonsultować się z lekarzem. Konieczne jest opracowanie indywidualnego planu działania, który może obejmować zarówno podanie swoistej immunoglobuliny (VZIG), jak i wdrożenie leczenia przeciwwirusowego (acyklowirem). Decyzja zależy od stopnia immunosupresji, czasu, jaki upłynął od kontaktu, oraz innych czynników klinicznych.
Co dalej po zastosowaniu profilaktyki ospy wietrznej?
Czy mimo szczepienia lub podania immunoglobuliny mogę zachorować?
Warto pamiętać, że żadna metoda profilaktyki nie daje 100% gwarancji uniknięcia choroby. Zarówno szczepienie, jak i podanie immunoglobuliny znacząco zmniejszają ryzyko zachorowania lub łagodzą jej przebieg, ale nie eliminują go całkowicie. W przypadku podania immunoglobuliny może się zdarzyć, że choroba wystąpi, ale jej objawy będą znacznie mniej nasilone. Co więcej, immunoglobulina może wydłużyć okres wylęgania choroby, co oznacza, że objawy mogą pojawić się później niż zazwyczaj.
Jak długo obserwować siebie lub dziecko po kontakcie?
Po kontakcie z ospą wietrzną, niezależnie od zastosowanej profilaktyki, kluczowa jest uważna obserwacja. Standardowy okres wylęgania ospy wietrznej wynosi 10-21 dni. Jeśli jednak podano immunoglobulinę (VZIG), okres ten może wydłużyć się nawet do 28 dni. W tym czasie należy bacznie obserwować siebie lub dziecko pod kątem pojawienia się pierwszych objawów, takich jak gorączka, złe samopoczucie, a przede wszystkim charakterystyczna wysypka.
Przeczytaj również: Jak zapobiegać czkawce? Skuteczne metody i kiedy iść do lekarza
Kiedy należy niezwłocznie skontaktować się z lekarzem?
Niezwłoczny kontakt z lekarzem jest konieczny w następujących sytuacjach:
- Pojawienie się jakichkolwiek objawów choroby (gorączka, wysypka, złe samopoczucie) po kontakcie z ospą wietrzną, zwłaszcza jeśli należysz do grupy ryzyka.
- Nasilenie się objawów, jeśli choroba już wystąpiła.
- Pojawienie się nietypowych objawów, takich jak silny ból głowy, sztywność karku, trudności w oddychaniu, drgawki.
- Wszelkie inne niepokojące symptomy, które budzą Twój niepokój.
Pamiętaj, że szybka reakcja może zapobiec poważnym powikłaniom.