Proktolog to specjalista od hemoroidów dowiedz się, jak do niego trafić
- Głównym specjalistą zajmującym się hemoroidami jest proktolog.
- Pierwszym krokiem powinna być wizyta u lekarza rodzinnego, który wystawi skierowanie do proktologa.
- Wizyta u lekarza jest konieczna, gdy domowe sposoby nie pomagają po 7-10 dniach, a także przy krwawieniu, silnym bólu czy wyczuwalnych guzkach.
- Diagnostyka obejmuje wywiad, badanie per rectum, anoskopię lub rektoskopię.
- Leczenie zależy od stopnia zaawansowania choroby i może być zachowawcze, małoinwazyjne lub operacyjne.
- Na wizytę do proktologa na NFZ potrzebne jest skierowanie, a czas oczekiwania może być długi; prywatnie jest szybciej, ale odpłatnie (ok. 250-350 zł).
Czym są hemoroidy i dlaczego nie wolno ich ignorować?
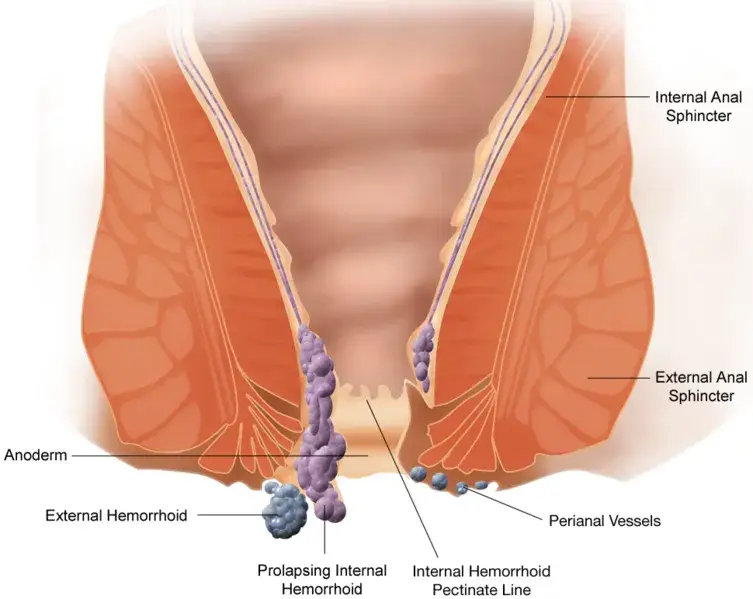
Hemoroidy, potocznie nazywane guzkami krwawniczymi, to tak naprawdę naturalne struktury anatomiczne, które każdy z nas posiada w kanale odbytu. Są to naczynia krwionośne, które pełnią ważną funkcję w uszczelnianiu odbytu i kontroli wypróżnień. Problem pojawia się, gdy te naczynia ulegają powiększeniu, stanom zapalnym, obrzękom lub wypadają poza odbyt. Wówczas mówimy o chorobie hemoroidalnej. W mojej praktyce często spotykam się z pacjentami, którzy zwlekają z wizytą u specjalisty, bagatelizując objawy lub czując wstyd. Niestety, ignorowanie hemoroidów jest błędem. Po pierwsze, nieleczone mogą prowadzić do poważnych powikłań, takich jak zakrzepica, silny ból czy anemia z powodu przewlekłego krwawienia. Po drugie, i co najważniejsze, objawy takie jak krwawienie z odbytu mogą świadczyć o znacznie poważniejszych schorzeniach, w tym o nowotworze jelita grubego. Dlatego każda niepokojąca dolegliwość w tej okolicy wymaga profesjonalnej diagnostyki.
Alarmujące objawy: kiedy ból, świąd i krwawienie wymagają natychmiastowej konsultacji
Z mojego doświadczenia wynika, że istnieją pewne objawy, które powinny skłonić Cię do natychmiastowej wizyty u lekarza, niezależnie od stopnia zaawansowania problemu. Nie warto zwlekać, gdy pojawiają się:
- Krwawienie z odbytu to absolutnie najważniejszy sygnał alarmowy. Może objawiać się jasnoczerwoną krwią na papierze toaletowym, bieliźnie lub w stolcu. Jak już wspomniałam, krwawienie zawsze wymaga diagnostyki, aby wykluczyć inne, poważniejsze schorzenia jelita grubego.
- Silny ból zwłaszcza podczas wypróżniania lub w spoczynku, który utrudnia codzienne funkcjonowanie.
- Wyczuwalne guzki, które nie cofają się samoistnie lub są twarde i bolesne. Mogą świadczyć o zakrzepicy w obrębie hemoroidu.
- Brak poprawy po 7-10 dniach stosowania domowych metod leczenia i preparatów dostępnych bez recepty.
- Świąd, pieczenie i dyskomfort, które stają się uporczywe i nie ustępują.
Różne oblicza problemu: 4 stopnie zaawansowania choroby hemoroidalnej
W medycynie wyróżniamy cztery stopnie zaawansowania choroby hemoroidalnej, co pomaga nam dobrać najbardziej skuteczną metodę leczenia. Zrozumienie, na jakim etapie znajduje się problem, jest kluczowe:
- I stopień: Guzki krwawnicze są powiększone, ale pozostają wewnątrz kanału odbytu. Nie są widoczne na zewnątrz. Mogą powodować krwawienie i dyskomfort.
- II stopień: Guzki wypadają na zewnątrz podczas wypróżniania, ale cofają się samoistnie po zakończeniu defekacji. Mogą towarzyszyć im krwawienie, świąd i uczucie niepełnego wypróżnienia.
- III stopień: Guzki wypadają na zewnątrz podczas wypróżniania lub wysiłku i wymagają ręcznego odprowadzenia (wepchnięcia z powrotem do odbytu). Ból i dyskomfort są często bardziej nasilone.
- IV stopień: Guzki są stale na zewnątrz odbytu i nie można ich odprowadzić. Towarzyszą im zazwyczaj silny ból, krwawienie, świąd, a także problemy z higieną.
Jak widać, stopień zaawansowania ma bezpośredni wpływ na to, jaką ścieżkę leczenia zaproponuje lekarz od metod zachowawczych po interwencje chirurgiczne.

Twoja pierwsza wizyta: do kogo się udać z hemoroidami?
Wielu pacjentów zastanawia się, do kogo najpierw pójść z problemem hemoroidów. Moja odpowiedź jest zawsze taka sama: zacznij od lekarza rodzinnego. To on jest Twoim pierwszym i najważniejszym kontaktem w systemie opieki zdrowotnej.
Lekarz rodzinny Twój pierwszy i najważniejszy kontakt
Lekarz pierwszego kontaktu, czyli Twój lekarz rodzinny lub internista, jest kluczowym ogniwem w procesie diagnostyki i leczenia hemoroidów. Podczas wizyty przeprowadzi on z Tobą szczegółowy wywiad, pytając o objawy, ich nasilenie, czas trwania oraz ewentualne czynniki ryzyka. Może również wykonać wstępne badanie fizykalne. W wielu przypadkach, zwłaszcza w mniej zaawansowanych stadiach choroby, lekarz rodzinny może zalecić leczenie objawowe na przykład maści, czopki czy zmiany w diecie. Co jednak najważniejsze, jeśli uzna to za konieczne, wystawi Ci skierowanie do proktologa, czyli specjalisty, który zajmie się Twoim problemem kompleksowo.Proktolog: specjalista, do którego finalnie powinieneś trafić
Proktolog to lekarz, który jest ekspertem w chorobach końcowego odcinka jelita grubego, odbytu i odbytnicy. To właśnie ten specjalista posiada niezbędną wiedzę i doświadczenie w diagnostyce oraz leczeniu hemoroidów. Proktolog to chirurg, co oznacza, że jest przygotowany do przeprowadzania zarówno badań diagnostycznych, jak i zabiegów małoinwazyjnych czy operacyjnych. Kiedy już otrzymasz skierowanie, to właśnie wizyta u proktologa będzie kolejnym, kluczowym krokiem w drodze do wyleczenia.
Kiedy proktolog może zlecić dodatkowe badania lub konsultacje?
Choć proktolog jest głównym specjalistą od hemoroidów, w niektórych sytuacjach może uznać, że konieczne są dodatkowe badania lub konsultacje z innymi lekarzami. Dzieje się tak, gdy podejrzewa inne schorzenia, które mogą dawać podobne objawy, lub gdy chce ocenić stan całego jelita grubego. Na przykład, jeśli istnieje podejrzenie polipów, choroby zapalnej jelit lub nowotworu, proktolog może zlecić wykonanie kolonoskopii. Czasami, w przypadku współistniejących problemów, może również skierować pacjenta na konsultację do gastroenterologa.
Wizyta u proktologa: przełam lęk i dowiedz się, czego się spodziewać
Rozumiem, że wizyta u proktologa może budzić obawy i poczucie wstydu. To naturalne. Chcę Cię jednak zapewnić, że dla specjalisty to codzienność, a jego celem jest pomóc Ci w sposób profesjonalny i dyskretny. Przełamanie lęku to pierwszy krok do ulgi.
Krok po kroku: czego spodziewać się w gabinecie?
Wizyta u proktologa zazwyczaj rozpoczyna się od szczegółowego wywiadu lekarskiego. Lekarz zapyta o Twoje objawy, ich częstotliwość, nasilenie, dietę, styl życia oraz historię chorób w rodzinie. Bądź szczery i otwarty im więcej informacji przekażesz, tym łatwiej będzie postawić trafną diagnozę. Następnie przeprowadzane jest badanie fizykalne, które obejmuje oglądanie okolicy odbytu oraz badanie per rectum, czyli badanie palcem przez odbyt. To badanie, choć może być nieco niekomfortowe, jest krótkie i pozwala lekarzowi ocenić stan kanału odbytu, wyczuć guzki, zmiany zapalne czy inne nieprawidłowości. Pamiętaj, że lekarz zachowa pełną dyskrecję i profesjonalizm, a jego priorytetem jest Twoje zdrowie.Jak przygotować się do wizyty, by czuć się komfortowo?
Odpowiednie przygotowanie do wizyty może znacznie zwiększyć Twój komfort i ułatwić lekarzowi pracę. Oto kilka praktycznych wskazówek:
- Higiena: Przed wizytą zadbaj o podstawową higienę okolic intymnych. Nie musisz wykonywać żadnych specjalnych zabiegów, wystarczy zwykła kąpiel.
- Lista objawów: Spisz wszystkie swoje objawy, kiedy się pojawiają, co je nasila, a co łagodzi. Zapisz również, jak długo trwają i czy stosowałeś już jakieś leki lub domowe sposoby.
- Leki: Przygotuj listę wszystkich przyjmowanych leków (również tych bez recepty) oraz suplementów.
- Pytania: Zapisz pytania, które chcesz zadać lekarzowi. To pomoże Ci nie zapomnieć o niczym ważnym w stresującej sytuacji.
- Spokój: Postaraj się zachować spokój. Pamiętaj, że lekarz jest tam, aby Ci pomóc.
Najważniejsze badania diagnostyczne: czy jest się czego obawiać?
Poza wywiadem i badaniem per rectum, proktolog może zlecić dodatkowe badania, aby dokładnie zdiagnozować problem. Najczęściej wykonywane to:
- Anoskopia: To badanie wziernikowe kanału odbytu, wykonywane za pomocą krótkiego wziernika (anoskopu). Pozwala ocenić stan guzków krwawniczych, błony śluzowej i wykluczyć inne zmiany w tej okolicy. Zazwyczaj jest bezbolesne lub powoduje minimalny dyskomfort.
- Rektoskopia: Badanie odbytnicy, czyli końcowego odcinka jelita grubego, za pomocą dłuższego wziernika (rektoskopu). Pozwala na ocenę zmian położonych nieco wyżej niż te widoczne w anoskopii. Także jest to badanie krótkie i zazwyczaj dobrze tolerowane.
W niektórych przypadkach, szczególnie gdy występują alarmujące objawy (np. krwawienie, utrata masy ciała) lub pacjent jest w grupie ryzyka, proktolog może zlecić również kolonoskopię. Jest to badanie całego jelita grubego, które pozwala wykluczyć poważniejsze schorzenia, takie jak polipy czy nowotwory. Choć kolonoskopia wymaga dokładniejszego przygotowania i jest bardziej inwazyjna, jest niezwykle ważna w diagnostyce różnicowej i może uratować życie.
Leczenie hemoroidów: NFZ czy prywatnie? Porównanie ścieżek
Wybór między leczeniem w ramach Narodowego Funduszu Zdrowia a wizytą prywatną często zależy od pilności problemu, możliwości finansowych i preferencji pacjenta. Oba rozwiązania mają swoje plusy i minusy, które warto rozważyć.
Wizyta u proktologa na NFZ: co musisz wiedzieć o skierowaniu i kolejkach?
Jeśli zdecydujesz się na leczenie w ramach NFZ, musisz pamiętać o kilku kluczowych kwestiach. Przede wszystkim, wizyta u proktologa wymaga skierowania od lekarza pierwszego kontaktu. Bez niego nie zostaniesz przyjęty w poradni proktologicznej. Drugim, często problematycznym aspektem, jest czas oczekiwania. Niestety, kolejki do specjalistów na NFZ bywają długie, a w przypadku proktologa mogą sięgać nawet kilku miesięcy. To oznacza, że jeśli Twoje objawy są bardzo dokuczliwe lub niepokojące, oczekiwanie może być frustrujące i pogłębiać dyskomfort. Warto jednak podkreślić, że samo leczenie, jeśli zostanie podjęte, jest w pełni refundowane.
Prywatna konsultacja: kiedy warto rozważyć tę opcję i jakie są koszty?
Wizyta prywatna u proktologa to opcja dla tych, którzy cenią sobie szybki dostęp do specjalisty i nie chcą czekać w długich kolejkach. Główną zaletą jest to, że nie potrzebujesz skierowania możesz umówić się na wizytę bezpośrednio. Dostępność terminów jest zazwyczaj znacznie lepsza, co pozwala szybko zdiagnozować problem i wdrożyć leczenie. Oczywiście, wiąże się to z kosztami. Orientacyjnie, prywatna konsultacja u proktologa w Polsce to wydatek rzędu 250-350 zł (stan na styczeń 2026). Warto rozważyć tę opcję, jeśli objawy są bardzo nasilone, utrudniają codzienne funkcjonowanie, a czas oczekiwania na NFZ jest zbyt długi.
Co po diagnozie? Zrozumieć plan leczenia hemoroidów
Po postawieniu diagnozy lekarz przedstawi Ci plan leczenia, który będzie dostosowany do stopnia zaawansowania Twojej choroby oraz nasilenia objawów. Istnieje wiele skutecznych metod, od tych najmniej inwazyjnych po zabiegi chirurgiczne.
Leczenie zachowawcze: rola diety, maści i leków w I i II stadium choroby
Leczenie zachowawcze jest najczęściej stosowane w początkowych stadiach choroby hemoroidalnej (I i II stopień), a także jako uzupełnienie innych metod. Skupia się na łagodzeniu objawów i zapobieganiu postępowi choroby. Kluczowe elementy to:
- Zmiana diety: Wprowadzenie diety bogatej w błonnik (owoce, warzywa, pełnoziarniste produkty) jest absolutnie podstawą. Błonnik zmiękcza stolec i ułatwia wypróżnienia, redukując parcie.
- Odpowiednie nawodnienie: Picie dużej ilości wody (minimum 2 litry dziennie) jest równie ważne, co błonnik, w zapobieganiu zaparciom.
- Leki miejscowe: Stosowanie maści, kremów i czopków dostępnych bez recepty lub na receptę. Zawierają one substancje przeciwzapalne, znieczulające, obkurczające naczynia krwionośne, które łagodzą ból, świąd i obrzęk.
- Leki doustne: Czasami lekarz może zalecić leki flebotropowe, które wzmacniają ściany naczyń krwionośnych i zmniejszają ich przepuszczalność.
Nowoczesne metody małoinwazyjne: gumkowanie, laser i skleroterapia
W przypadku hemoroidów II i III stopnia, a czasem również w wybranych przypadkach I stopnia, często stosuje się metody małoinwazyjne. Są one wykonywane ambulatoryjnie, zazwyczaj nie wymagają znieczulenia ogólnego i pozwalają na szybki powrót do codziennych aktywności:
- Gumkowanie metodą Barrona: Polega na założeniu gumowej opaski u podstawy hemoroidu. Odcina ona dopływ krwi, co powoduje, że guzek obumiera i odpada po kilku dniach.
- Skleroterapia: W tej metodzie lekarz wstrzykuje specjalny środek chemiczny bezpośrednio do hemoroidu. Powoduje to zwłóknienie i obkurczenie się guzka.
- Laseroterapia (fotokoagulacja): Wykorzystuje energię lasera do koagulacji naczyń krwionośnych w hemoroidzie, co prowadzi do jego zmniejszenia i obkurczenia.
Te metody są skuteczne, a ich wybór zależy od indywidualnej sytuacji pacjenta i doświadczenia lekarza.
Kiedy operacja jest koniecznością? Wszystko o leczeniu chirurgicznym
Leczenie operacyjne, czyli hemoroidektomia, jest metodą zarezerwowaną dla najbardziej zaawansowanych przypadków, zazwyczaj w IV stopniu choroby hemoroidalnej, gdy inne metody okazały się nieskuteczne lub gdy występują poważne powikłania, takie jak zakrzepica czy znaczne wypadanie guzków. Operacja polega na chirurgicznym usunięciu zmienionych chorobowo guzków krwawniczych. Choć jest to metoda najbardziej inwazyjna i wymaga rekonwalescencji, w wielu przypadkach jest jedynym sposobem na trwałe pozbycie się problemu i znaczącą poprawę jakości życia. Lekarz zawsze dokładnie omówi z Tobą wszystkie za i przeciw, zanim podejmie decyzję o leczeniu chirurgicznym.

Profilaktyka hemoroidów: jak uniknąć nawrotu problemu?
Po skutecznym leczeniu hemoroidów kluczowe jest wdrożenie działań profilaktycznych, aby uniknąć nawrotu problemu. Wiele z nich to proste zmiany w codziennym życiu, które mają ogromny wpływ na zdrowie jelit i komfort.
Kluczowe zmiany w stylu życia, które chronią przed hemoroidami
Moim zdaniem, profilaktyka to podstawa. Wiele nawrotów choroby hemoroidalnej wynika z zaniedbania podstawowych zasad zdrowego stylu życia. Oto co możesz zrobić, aby zminimalizować ryzyko:
- Regularna aktywność fizyczna: Ruch poprawia perystaltykę jelit i krążenie krwi, co zapobiega zastojom w naczyniach odbytu. Nawet codzienne spacery mogą przynieść korzyści.
- Unikanie długiego siedzenia: Długotrwałe siedzenie, zwłaszcza na twardych powierzchniach, zwiększa ciśnienie w żyłach odbytu. Rób regularne przerwy, wstań i rozciągnij się.
- Dbanie o regularne wypróżnienia: Staraj się wypróżniać o stałych porach i nie wstrzymuj potrzeby. Nieregularne wypróżnienia sprzyjają zaparciom.
- Unikanie nadmiernego parcia: Nie forsuj się podczas wypróżniania. Jeśli masz problem z zaparciami, skup się na diecie i nawodnieniu, a w razie potrzeby skonsultuj się z lekarzem.
- Prawidłowa higiena: Delikatne mycie okolic odbytu po każdym wypróżnieniu (zamiast intensywnego pocierania papierem toaletowym) jest bardzo ważne.
Przeczytaj również: Ile zarabia ginekolog w Polsce? Analiza zarobków i rekordowe pensje
Rola diety bogatej w błonnik i odpowiedniego nawodnienia
Nie mogę wystarczająco podkreślić, jak kluczową rolę w profilaktyce hemoroidów odgrywa dieta i nawodnienie. To fundament, na którym opiera się zdrowie Twoich jelit. Dieta bogata w błonnik, czyli pełnoziarniste produkty, świeże owoce i warzywa, otręby, nasiona i orzechy, pomaga utrzymać prawidłową konsystencję stolca. Błonnik działa jak miotełka, która "czyści" jelita i zapobiega zaparciom, a tym samym zmniejsza potrzebę silnego parcia podczas wypróżnień. Równie ważne jest odpowiednie nawodnienie organizmu. Picie co najmniej 2 litrów wody dziennie sprawia, że stolec jest bardziej miękki i łatwiejszy do wydalenia. Pamiętaj, że nawet najlepsza dieta bogata w błonnik nie zadziała bez wystarczającej ilości płynów.